
Болезнь Крона, тип воспалительного заболевания кишечника (ВЗК), при котором покров вашего пищеварительного тракта воспаляется, вызывая тяжелую диарею и боль в животе. Воспаление часто проникает глубоко в слои поврежденной ткани. Как неспецифический язвенный колит, более распространенный (ВЗК), болезнь Крона может быть, и болезненной, и изнурительной, и иногда может приводить к опасному для жизни осложнению.
До тех пор, пока болезнь Крона считается неизлечимой, существующие методы лечения могут значительно уменьшить признаки и симптомы болезни Крона и даже вызвать долгосрочную ремиссию. Благодаря этому лечению большинство людей, страдающих этим заболеванием, в состоянии вести обычный образ жизни.
Распознавание симптомов и подтверждение диагноза
- Распознайте симптомы и признаки болезни Крона. Симптомы этого заболевания схожи с целым других патологий кишечника, таких как неспецифический язвенный колит и синдром раздраженной толстой кишки. Симптомы могут появляться и исчезать, они могут колебаться от легкого недомогания до сильнейших болей. У разных людей они будут разные, в зависимости от того, какая часть кишечника поражена. Несколько наиболее распространенных симптомов включают в себя:
- Диарею. Воспаление, встречающееся при болезни Крона, заставляет клетки в зонах поражения кишечника выделять большое количество воды и соли. Из-за того, что толстая кишка не может полностью поглотить эту жидкость, начинается диарея.
- Боль в животе и мышечный спазм. Воспаление и образование язв могут вызвать раздувание стенок кишечника, и они, в конечном итоге, утолщаются рубцовой тканью. Это мешает нормальному течению содержимого вашего кишечника через пищеварительный тракт и может привести к боли и мышечному спазму.
- Кровь в стуле. Еда, движущаяся по пищеварительному тракту, может заставить воспаленные стенки кровоточить, или кишка может кровоточить самостоятельно.
- Язвы. Болезнь Крона начинается с маленьких рассеянных ран на поверхности кишечника. В конечном же итоге эти раны могут стать большими язвами, которые проникают глубоко в стенки – и иногда через – стенки кишечника.
- Снижения веса и потеря аппетита. Боль в животе, мышечный спазм и воспаление стенок кишечника — все это может повлиять на ваш аппетит и способность переваривать пищу и всасывать полезные вещества.
- Свищ или абсцесс. Воспаление от болезни Крона может мигрировать через стенку кишки на смежные органы, такие как мочевой пузырь или влагалище, создавая соединяющий канал, названный свищем. Воспаление также может привести к абсцессу: появлению раздутой, заполненной гноем раны.

- Распознание не очень распространенных симптомов болезни Крона. Кроме вышеупомянутых, люди с этим заболеванием могут испытывать другие, менее распространенные побочные явления, такие как: боль в суставах, запор и отек десен.
- Люди с тяжелым протеканием болезни Крона могут испытывать лихорадку и усталость, а также внекишечные признаки, включая артрит, воспаление глаз, заболевания кожи, воспаление печени и желчных протоков.
- У детей с болезнью Крона возможна задержка в росте и полового развития.

- В каком случае необходимо обращаться к врачу? Вызывайте врача сразу же, как только обнаружите у себя какой-либо из ниже перечисленных симптомов:
- Ощущение слабости или учащенный и слабый пульс.
- Сильная боль в желудке.
- Необъяснимая лихорадка или озноб, не прекращающаяся более двух дней.
- Повторяющаяся рвота.
- Кровь в стуле.
- Продолжающиеся приступы диареи, которые не останавливаются с помощью лекарств, отпускаемых без рецепта (ОБР).
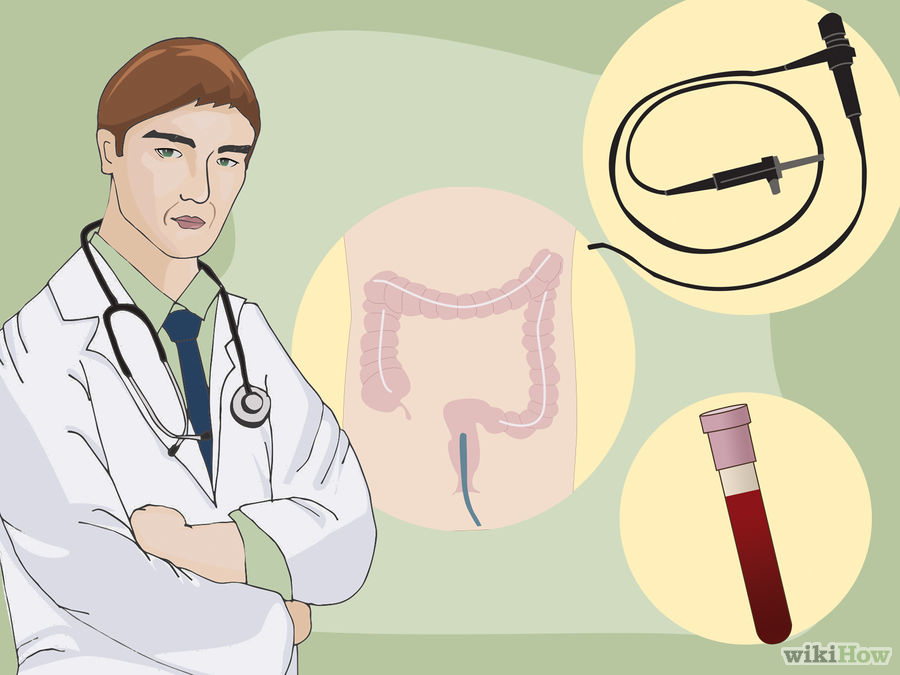
- Пройдите обследование, чтобы подтвердить диагноз. Если ваш врач подозревает у вас болезнь Крона, то он/она может направить вас к гастроэнтерологу (специалисту по пищеварительной системе) для прохождения различных обследований. Они могут включать:
- Анализ крови. Ваш врач может предложить вам сдать кровь на анемию, которая является распространенным побочным эффектом при заболевании Крона (из-за потери крови).
- Колоноскопия. Этот анализ позволит врачу рассмотреть всю вашу толстую кишку с помощью тонкой гибкой трубки со светом и камерой на кончике. С помощью камеры врач сможет идентифицировать любое воспаление, кровотечение или язвы на стенках толстой кишки.
- Гибкая ректороманоскопия. В этой процедуре врач, вооружившись тонкой гибкой трубкой, исследует два нижних сегмента вашей толстой кишки.
- Клизма бариевая. Этот метод диагностики позволяет обследовать толстую кишку при помощи рентгена. Перед анализом в вашу кишку при помощи клизмы вводится барий — контрастная краска.
- Рентген тонкой кишки. Этот анализ позволяет обследовать ту часть тонкой кишки, которая не просматривалась при колоноскопии.
- Компьютерная томография (КТ). Иногда вам может понадобиться компьютерная томография, которая является более совершенным рентгеновским методом, диагностирующим более детально, чем стандартный рентген. Этот анализ осматривает всю кишку и ткани вне ее, что нельзя увидеть при помощи других анализов.
- Капсульная эндоскопия. Если у вас есть симптомы, указывающие на болезнь Крона, а обычные анализы ничего не показывают, врач может выполнить капсульную эндоскопию.
Адекватные методы лечения

- Спросите у своего доктора о медикаментозных методах лечения. Много различных медикаментов используется, чтобы контролировать симптомы болезни Крона. Тип лечения, который подойдет вам, будет зависеть от специфики вашего случая и серьезности ваших симптомов. Некоторое распространенное лечение медикаментами, включает:
- Противовоспалительные препараты. Эти препараты – зачастую первый шаг в лечении воспалительного заболевания кишечника. Включая сульфасалазин (Азульфидин), который полезен, главным образом, при заболевании ободочной и толстой кишки, и месаламин (Азакол, Роваза), который поможет предотвратить рецидив болезни Крона после хирургического вмешательства или кортикостероидов.
- Иммунодепрессанты. Эти препараты также снижают воспаление, но они предназначены для подавления иммунного ответа, а не для лечения непосредственно воспаления. Они включают азатиоприн (Имуран), меркоптопурин (Пуринетол), инфликсимаб (Ремикад), адалимумаб (Хумира), цертолизимаб пегол (Цимизия), метотриксат (Реуматрикс), циклоспорин (Неорал, Сандаммун), и натализумаб (Тисабри).
- Антибиотики. Они способны вылечить свищи и абсцессы у людей с болезнью Крона. Такие как метронидазол (Флегил) и ципрофлоксацин (Ципро).
- Антидиарейные препараты. Пациенты с болезнью Крона, страдающие хронической диареей, часто хорошо реагируют на антидиарейный препарат лоперамид. Лоперамид продается в аптеках как Иммодиум, его можно приобрести без рецепта.
- Вещества, усиливающие секрецию желчной кислоты. Пациенты с хронической формой болезни подвздошной кишки или после ее резекции (часть в конце тонкой кишки) могут не абсорбировать желчную кислоту, что может привести к секреторной диарее в толстой кишке. Этим пациентам может подойти холестирамин или колестипол.
- Другие медикаменты. В состав некоторых лекарств, которыми лечат заболевание Корна, входят стероиды, супрессанты иммунной системы, клетчатка, легкие слабительные средства, обезболивающие средства, препараты железа, витамины В12, кальций и витамин D.

- Соблюдайте рекомендации врача касаемо диеты и питания. Нельзя с уверенностью утверждать, что употребляемая вами пища фактически вызывает воспаление кишечника. Но определенные продукты могут ухудшить состояние (особенно во время обострения болезни), а другие могут значительно облегчить симптомы и предотвратить в будущем внезапное обострение болезни.
- Клетчатка, как утверждают, очень полезна для пациентов с проблемами ободочной и толстой кишки. Это происходит из-за того, что клетчатка может преобразовываться в жирные кислоты короткой цепи, а они помогают толстой кишке излечить себя.
- Старайтесь избегать молочных продуктов, так как у пациентов с болезнью Корна наблюдается непереносимость лактозы. Вы можете употреблять кальций отдельно, чтобы восполнить дефицит и уменьшить риск возникновения остеопороза.
- Избегайте продуктов, вызывающих метеоризм, таких как бобы и листья зеленых овощей. Также ограничьте потребление жирных и жареных продуктов, которые мешают нормальному перевариванию. Кроме того, вы должны уменьшить количество еды, употребляемое за день, чтобы минимизировать метеоризм и избегать избыточной нагрузки на пищеварительную систему.
- При определенных обстоятельствах ваш врач может рекомендовать специальную диету, когда питательные вещества подаются через трубку (тонкокишечную) или вводятся в вену (парентеральную), чтобы лечить ваше заболевание. Это временный способ получать пищу, обычно рекомендуемый людям, которым предстоит операция или чей кишечник не способен поглощать питательные вещества самостоятельно.
- Обратите внимание, что у каждого, кто болеет этим заболеванием, будут собственные пищевые непереносимости. Хороший способ идентифицировать такие отсутствия толерантности — это завести продовольственный журнал, в котором будете записывать, что едите каждый день. Это поможет вам вычислить продукты, которые усиливают ваши симптомы. Как только вам удастся вычислить такой продукт, постарайтесь исключить его из рациона.

- Внесите изменения в свой образ жизни. Хотя болезнь Крона считается неизлечимой, вы можете минимизировать симптомы и жить нормальной полной жизнью, следуя рекомендациям лечащего врача и делая выбор в пользу здорового образа жизни. Сюда входит:
- Уменьшите стресс. Хотя стресс и не является причиной болезни Крона, он вполне может ухудшить симптомы и вызвать внезапное обострение болезни. Избежать стресса не всегда получается, но можно научиться им управлять.
- Бросьте курить. Если вы курите, то есть большая вероятность заболеть болезнью Крона. Кроме того, курение усугубляет симптомы и увеличивает риск осложнений при хирургическом вмешательстве.
- Больше тренируйтесь. Регулярные физические упражнения помогут вам поддерживать здоровый вес и справляться со стрессом – эти две вещи помогут вам контролировать болезнь. Постарайтесь найти занятия, которые вам принесут большее удовольствие, будь то танцы, альпинизм или гонки на лодках–драконах.
- Избегайте употребления алкоголя. Симптомы болезни Крона могут ухудшиться при употреблении алкоголя. Поэтому рекомендуется умеренное употребление или полное исключение алкоголя.
- Исследование хирургического лечения. Если диета, корректировка образа жизни, медикаментозное лечение и другое лечение не облегчает ваши симптомы, то лечащий врач может порекомендовать хирургическое вмешательство, чтобы удалить поврежденную часть кишечника, закрыть свищи или удалить рубцовую ткань. Есть три типа операций для пациентов с болезнью Крона, они следующие:
- Проктоколектомия. Эта процедура включает удаление прямой кишки и всей или части толстой кишки. Эта операция выполняется специалистом и под общим наркозом. Время восстановления обычно от 4 до 6 недель.
- Илеостомия. илеостомия – процедура, которая выполняется в дополнение к проктоколектомии. Эта процедура включает прикрепление подвздошной кишки (конец тонкой кишки) к открытию в брюшной полости (называемый отверстием). Маленький мешок (называемый стомой) присоединяют к отверстию для сбора стула. После операции пациенту показывают, как опустошать мешок, и он сможет вернуться к здоровой нормальной жизни.
- Резекция кишечника. Эта процедура включает в себя удаление больного сегмента кишечника. После удаления больного сегмента два здоровых конца соединяют, что позволяет кишечнику возобновить нормальную работу. Восстановление обычно занимает 3 – 4 недели.
- Ученые предполагают, что приблизительно две трети людей с болезнью Крона будут нуждаться в операции на том этапе своей жизни, когда другое лечение не эффективно. К сожалению, болезнь часто возвращается и после операции, поэтому могут потребоваться другие процедуры.
Источник: Wikihow.com





